Podsumowanie artykułu: „Tak więc Twoja noszenie śledzi dane tlenu we krwi. Jak tego używasz”
1. Znaczenie monitorowania poziomów tlenu we krwi: Monitorowanie poziomów tlenu we krwi jest niezbędne do wykrywania potencjalnych problemów zdrowotnych, szczególnie na dużych wysokościach, w których zmniejszone nasycenie tlenu może prowadzić do poważnych warunków, takich jak obrzęk płuc na dużej wysokości.
2. Wprowadzenie do Garmin Fēnix ® 5X plus urządzenie do noszenia: Garmin fēnix ® 5x plus to urządzenie do noszenia, które umożliwia ciągłe monitorowanie nasycenia tlenu obwodowego (SPO2).
3. Cel badania: Badanie miało na celu potwierdzenie dokładności SPO2 Odczyty uzyskane z urządzenia Garmin Fēnix ® 5x plus na wysokości 4559 m.
4. Metodologia: Do badania wybrano trzynaście zdrowych osób. Ich SPO2 Poziomy mierzono za pomocą urządzenia Garmin, jak i certyfikowanej medycznie Covidien Nellcor SPO2 Monitoruj w sześciu różnych punktach czasowych po szybkim wejściu do 4559 m.
5. Porównanie SPO2 Odczyty: W badaniu porównano SPO2 Odczyty uzyskane z urządzenia Garmin z odmianami z monitora Covidien Nellcor w celu oceny dokładności urządzenia Garmin na dużej wysokości.
6. Wyniki badania: Badanie wykazało, że urządzenie Garmin Fēnix ® 5x plus zapewniło dokładne SPO2 Odczyty porównywalne z certyfikowanym medycznie Covidien Nellcor Monitor.
7. Implikacje dla użytkowników: Odkrycia sugerują, że urządzenia do noszenia, takie jak Garmin Fēnix ® 5x Plus, mogą być stosowane do wczesnego wykrywania chorób wywołanych niedotlenieniem poprzez monitorowanie SPO2 poziomy.
8. Potencjalne korzyści z urządzeń do noszenia: Urządzenia do noszenia zapewniają ciągłe monitorowanie SPO2 poziomy, umożliwiając osobom podejmowanie terminowych działań w celu zapobiegania powikłaniom zdrowotnym.
9. Ograniczenia badania: Badanie miało niewielką wielkość próby i koncentrowało się na określonej wysokości. Konieczne są dalsze badania w celu potwierdzenia dokładności urządzenia Garmin w różnych środowiskach.
10. Wniosek: Badanie stwierdza, że urządzenia do noszenia, takie jak Garmin Fēnix ® 5x Plus, mogą być cennymi narzędziami do monitorowania poziomów tlenu we krwi i wykrywania potencjalnych problemów zdrowotnych, szczególnie na dużych wysokościach.
Pytania:
1. Jaki jest cel monitorowania poziomu tlenu we krwi?
Monitorowanie poziomów tlenu we krwi jest ważne dla wykrywania potencjalnych problemów zdrowotnych, szczególnie na dużych wysokościach, w których zmniejszone nasycenie tlenu może prowadzić do poważnych warunków, takich jak obrzęk płuc na dużej wysokości.
2. Co to jest urządzenie garmin fēnix ® 5x plus?
Garmin fēnix ® 5x plus to urządzenie do noszenia, które umożliwia ciągłe monitorowanie nasycenia tlenu obwodowego (SPO2).
3. Jaki był cel badania?
Celem badania było potwierdzenie dokładności SPO2 Odczyty uzyskane z urządzenia Garmin Fēnix ® 5x plus na wysokości 4559 m.
4. Jak badanie porównało SPO2 odczyty?
W badaniu porównano SPO2 Odczyty uzyskane z urządzenia Garmin z lekami z certyfikowanego monitor Covidien Nellcor Monitor.
5. Jakie były wyniki badania?
Badanie wykazało, że urządzenie Garmin Fēnix ® 5x plus zapewniło dokładne SPO2 Odczyty porównywalne z certyfikowanym medycznie Covidien Nellcor Monitor.
6. Jakie są potencjalne korzyści z urządzeń do noszenia?
Urządzenia do noszenia zapewniają ciągłe monitorowanie SPO2 poziomy, umożliwiając osobom podejmowanie terminowych działań w celu zapobiegania powikłaniom zdrowotnym.
7. Jakie są ograniczenia badania?
Badanie miało niewielką wielkość próby i koncentrowało się na określonej wysokości, więc potrzebne są dalsze badania w celu potwierdzenia dokładności urządzenia Garmin w różnych środowiskach.
8. Jaki jest wniosek badania?
Badanie stwierdza, że urządzenia do noszenia, takie jak Garmin Fēnix ® 5x Plus, mogą być cennymi narzędziami do monitorowania poziomów tlenu we krwi i wykrywania potencjalnych problemów zdrowotnych, szczególnie na dużych wysokościach.
9. W jaki sposób urządzenia do noszenia mogą pomóc we wczesnym wykrywaniu chorób?
Urządzenia do noszenia, takie jak Garmin Fēnix ® 5x Plus, mogą zapewnić ciągłe monitorowanie nasycenia tlenem obwodowym (SPO2) poziomy, umożliwiające wczesne wykrywanie chorób wywołanych niedotlenieniem.
10. Jakie jest znaczenie wyników badania?
Wyniki badania sugerują, że urządzenia do noszenia, takie jak Garmin Fēnix ® 5x Plus, mogą być stosowane do wczesnego wykrywania chorób indukowanych niedotlenieniem poprzez monitorowanie SPO2 poziomy.
Więc Twoja noszona śledzenie danych tlenu we krwi. Jak tego używasz
Dziękujemy wszystkim uczestnikom badań i Hut Keepers of Capanna Regina Margherita we Włoszech. Dziękujemy również Magdalena Schimke za pomoc techniczną.
Ważność peryferyjnych pomiarów nasycenia tlenem za pomocą urządzenia do noszenia Garmin Fēnix ® 5x plus przy 4559 m
1 Department of Anesthesiology, Critical Care and Pain Medicine, Paracelsus Medical University, 5020 Salzburg, Austria; [email protected].); [email protected] (f.T.); [email protected] (str.S.); [email protected].)
2 Ludwig Boltzmann Institute for Digital Health and Prevention, 5020 Salzburg, Austria; [email protected]
Znajdź artykuły Lisa M. Schiefer
Gunnar Treff
3 Wydział Medycyny Sportowej i Rehabilitacji, University of Ulm, 89075 ULM, Niemcy; [email protected]
Znajdź artykuły Gunnar Treff
Franziska Treff
1 Department of Anesthesiology, Critical Care and Pain Medicine, Paracelsus Medical University, 5020 Salzburg, Austria; [email protected].); [email protected] (f.T.); [email protected] (str.S.); [email protected].)
Znajdź artykuły Franziska Treff
Peter Schmidt
1 Department of Anesthesiology, Critical Care and Pain Medicine, Paracelsus Medical University, 5020 Salzburg, Austria; [email protected].); [email protected] (f.T.); [email protected] (str.S.); [email protected].)
Znajdź artykuły Petera Schmidta
Larissa Schäfer
1 Department of Anesthesiology, Critical Care and Pain Medicine, Paracelsus Medical University, 5020 Salzburg, Austria; [email protected].); [email protected] (f.T.); [email protected] (str.S.); [email protected].)
Znajdź artykuły Larissy Schäfer
Josef Niebauer
2 Ludwig Boltzmann Institute for Digital Health and Prevention, 5020 Salzburg, Austria; [email protected]
4 University Institute of Sports Medicine, Prevention and Rehabilitation and Research Institute of Molecular Sports Medicine and Rehabilitation, Paracelsus Medical University, 5020 Salzburg, Austria
Znajdź artykuły Josefa Niebauera
Kai e. Swenson
5 Podział medycyny opieki płucnej i krytycznej, Massachusetts General Hospital, Boston, MA 02114, USA; Ude.Dravrah.hgm@nosnewsek
6 Dywizja medycyny płucnej, krytycznej i snu, Beth Israel Deaconess Medical Center, Boston, MA 02215, USA
Znajdź artykuły Kai e. Swenson
Erik r. Swenson
7 Dywizja Płuc, Critical Care and Sleep Medicine, VA Puget Sound Health Care System, University of Washington, Seattle, WA 98108, USA; [email protected]
Znajdź artykuły Erika R. Swenson
Marc m. Berger
8 Departament Anestezjologii i Medycyny Intensywnej Opieki, Szpital Uniwersytecki Essen, University Duisburg Essen, 45147 Essen, Niemcy; [email protected]ć
Znajdź artykuły Marc M. Berger
Mahdi Sareban
2 Ludwig Boltzmann Institute for Digital Health and Prevention, 5020 Salzburg, Austria; [email protected]
4 University Institute of Sports Medicine, Prevention and Rehabilitation and Research Institute of Molecular Sports Medicine and Rehabilitation, Paracelsus Medical University, 5020 Salzburg, Austria
Znajdź artykuły Mahdi Sareban
Ramakrishna Mukkamala, redaktor akademicki
1 Department of Anesthesiology, Critical Care and Pain Medicine, Paracelsus Medical University, 5020 Salzburg, Austria; [email protected].); [email protected] (f.T.); [email protected] (str.S.); [email protected].)
2 Ludwig Boltzmann Institute for Digital Health and Prevention, 5020 Salzburg, Austria; [email protected]
3 Wydział Medycyny Sportowej i Rehabilitacji, University of Ulm, 89075 ULM, Niemcy; [email protected]
4 University Institute of Sports Medicine, Prevention and Rehabilitation and Research Institute of Molecular Sports Medicine and Rehabilitation, Paracelsus Medical University, 5020 Salzburg, Austria
5 Podział medycyny opieki płucnej i krytycznej, Massachusetts General Hospital, Boston, MA 02114, USA; Ude.Dravrah.hgm@nosnewsek
6 Dywizja medycyny płucnej, krytycznej i snu, Beth Israel Deaconess Medical Center, Boston, MA 02215, USA
7 Dywizja Płuc, Critical Care and Sleep Medicine, VA Puget Sound Health Care System, University of Washington, Seattle, WA 98108, USA; [email protected]
8 Departament Anestezjologii i Medycyny Intensywnej Opieki, Szpital Uniwersytecki Essen, University Duisburg Essen, 45147 Essen, Niemcy; [email protected]ć
* Korespondencja: [email protected]; Teren.: +43-57-255-23200
Otrzymał 2021 sierpnia; Zaakceptowany 2021 września 18.
Copyright © 2021 autorstwa autorów.
Licencjobiorca MDPI, Bazylea, Szwajcaria. Ten artykuł to artykuł o otwartym dostępie rozpowszechnianym na podstawie warunków licencji Creative Commons Actifts (CC BY) (https: // creativeCommons.org/licencje/według/4.0/).
Powiązane dane
Dane przedstawione w tym badaniu są dostępne na żądanie od odpowiedniego autora.
Abstrakcyjny
Zmniejszone nasycenie tlenu (więc2) Na dużej wysokości wiąże się z potencjalnie zagrażającymi życiu chorobom, e.G., Obrzęk płuc na dużej wysokości. Urządzenia do noszenia, które umożliwiają ciągłe monitorowanie nasycenia tlenem obwodowym (SPO2), takie jak Garmin Fēnix ® 5x plus (GAT), może zapewnić wczesne wykrycie, aby zapobiec chorobom wywołanym niedotlenieniem. Dlatego staraliśmy się potwierdzić SPO pochodzące z GAR2 Odczyty na 4559 m. Spo2 mierzono GAR i certyfikowaną medycznie Covidien Nellcor SPO2 Monitor (COV) w sześciu punktach czasowych w 13 zdrowych nizinach po szybkim wejściu z 1130 m do 4559 m. Analiza gazu tętniczego (ABG) była miarą kryterium i została przeprowadzona w czterech z sześciu punktów czasowych z radiometrem ABL 90 Flex. Ważność oceniono za pomocą współczynników korelacji wewnątrzklasowej (ICCS), średniego błędu procentowego (MAPE) i wykresów Blanda -Altmana. Średnie (± SD) SO2, w tym wszystkie punkty czasowe na 4559 m, wynosił 85.2 ± 6.2% z GAR, 81.0 ± 9.4% z COV i 75.0 ± 9.5% z ABG. Ważność GAR była niska, jak wskazuje ICC (0.549), Mape (9.77%), średnia2 Różnica (7.0%) i szerokie granice zgodności (-6.5; 20.5%) VS. Abg. Ważność COV była dobra, jak wskazuje ICC (0.883), Mape (6.15%), a średnia2 Różnica (0.1%) vs. Abg. Urządzenie GAR wykazało słabą ważność i nie można go zalecić do monitorowania SPO2 Na dużej wysokości.
Słowa kluczowe: niedotlenienie, wysokość, dokładność
1. Wstęp
Urządzenia do noszenia są coraz częściej stosowane do monitorowania biomarkerów fizjologicznych [1]. Jeśli są certyfikowane przez odpowiednie organy regulacyjne, można je również wykorzystać do monitorowania i/lub diagnozowania chorób, e.G., Nieprawidłowe warunki serca, nadciśnienie i cukrzyca [2]. Jednak wraz ze wzrostem popytu na takie urządzenia można wykorzystać dostępne w handlu, aby ocenić ryzyko potencjalnie zagrażających życiu chorób, mimo że nie są przeznaczone do takich celów i pomimo nie otrzymania certyfikacji medycznej. Oznacza to, że urządzenia te są używane bez przechodzenia rygorystycznych testów ważności wymaganych do certyfikacji jako urządzenia medyczne.
Na dużej wysokości nasycenie tlenu (więc2) jest zmniejszone [3,4]. Ten warunek jest związany z grupą chorób sklasyfikowanych jako choroby na dużej wysokości. Należą do nich łagodne choroby, takie jak ostra choroba górska (AMS), ale także potencjalnie zagrażające życiu choroby, takie jak obrzęk płuc na dużej wysokości (HAPE) [4]. Od czasu nasycenia tlenem obwodowym (SPO2) jest przydatną zmienną do oceny osoby’S Status aklimatyzacji na dużej wysokości i do monitorowania postępu i leczenia chorób na dużej wysokości [3], ważny i wygodny SPO2 Pomiary są bardzo pożądane dla alpinistów. Warto zauważyć, że SPO2 jest również przydatny do oceny ryzyka i wczesnego ostrzeżenia o pogorszeniu u pacjentów cierpiących na Covid-19 [5].
Pomiar kryterium nasycenia tlenem (więc2) jest analizą gazu krwi tętniczego (ABG), która jest procedurą inwazyjną i nieprzyjemną [6], wymagającą nakłucia igły do tętnicy obwodowej, a następnie analizy próbki krwi w analizatorze gazu krwi. Zasadniczo nie jest to możliwe podczas pobytu na dużej wysokości, a zatem nieinwazyjne urządzenia medyczne są zalecane do rutynowego SPO2 pomiary i ocena ryzyka chorób na dużej wysokości [7]. Przezskórny pulsoksymetrowy pulsoksymetr covidien Nellcor SPO2 Monitor (COV) to takie urządzenie. Chociaż urządzenia te są proste w użyciu, dane wyjściowe może być niedokładne [7]. Są również drogie, nieporęczne, nie odpowiednie do ciągłego monitorowania, a zatem nie są częścią alpinistów’ zwykły sprzęt [8]. Jednak wspinacze często korzystają z urządzeń do noszenia, takich jak smartwatche do śledzenia ich wydajności oraz do prowadzenia i monitorowania tras za pośrednictwem usług GPS [9]. Kilka ostatnich dostępnych na rynku smartwatche, w tym Garmin Fēnix ® 5X Plus (GAR), zawiera czujniki dla SPO2 pomiar. Nic dziwnego, że są one coraz częściej używane przez alpinistów z zamiarem monitorowania ryzyka choroby wysokości [10], mimo że to użycie nigdy nie zostało rygorystycznie testowane ani potwierdzone.
Podczas gdy w kilku badaniach badano już ważność i niezawodność biomarkerów fizjologicznych pochodzących z smartwatcha, takie jak tętno i wydatki na energię [11,12], dane dotyczące ważności i niezawodności SPO2 pomiary są rzadkie [10,13,14]. Warto zauważyć, że nie ma całkowitego braku danych uzyskanych w polu na dużej wysokości. W tym celu celem tego badania było zbadanie, czy SPO pochodzące z Gar2 przy 4559 m jest ważny przez porównanie go jednocześnie z COV i nasyceniem tlenem tętniczym (SAO2) pochodzące z pomiaru kryterium próbki ABG.
2. Metody
2.1. Zatwierdzenia badań
Badanie było częścią prospektywnego, randomizowanego, kontrolowanego placebo, podwójnie ślepej ślepej badania, w którym badano skuteczność acetazolamidu w zapobieganiu obrzęku płuc na dużej wysokości. Został wykonany zgodnie z Deklaracją Helsinki i jego obecnych zmian i został zatwierdzony przez Komitet Etyki prowincji Salzburg w Austrii; Komitet Etyki Uniwersytetu w Turynie, Włochy; oraz przez właściwy organ (BASG), Wiedeń, Austria. Przed włączeniem do badania wszyscy uczestnicy wyrazili pisemną świadomą zgodę.
2.2. Badana populacja
W badaniu włączono trzynaście rodzimych nizin, które przeprowadzono w 2019 r. Wszyscy uczestnicy badania spełnili predefiniowane kryteria włączenia i wykluczenia: wszyscy mieli znaną historię obrzęku płuc na dużej wysokości (HAPE); Żaden z uczestników nie spędził czasu na wysokości> 2000 m w ciągu czterech tygodni przed zapisaniem się do badania; i nie stwierdzono, że nie ma istotnych chorób medycznych podczas wstępnych badań medycznych. Uczestnicy z współistniejącymi chorobami sercowo -naczyniowymi (inne niż dobrze kontrolowane ogólnoustrojowe nadciśnienie tętnicze) lub choroby płuc zostały wykluczone z badania.
2.3. Protokół badania
Oceny wyjściowe przeprowadzono na wysokości 423 m (Salzburg, Austria). Tam przeprowadzono maksymalne testowanie wysiłkowe krążeniowo -oddechowe w celu oceny pojemności tlenowej (⩒o2max). Uczestnicy ukończyli protokół testu rampowego na ergometrze cyklu do czasu dobrowolnego wyczerpania [15]. W zależności od indywidualnej zdolności wybrano przyrost, tak że wyczerpanie wystąpiło po 8–12 minutach. Do pomiaru wymiany gazu i wentylacji zastosowano analizator metaboliczny oddechowy (Metalyz 3B, Cortex Biophysics, Lipsk, Niemcy).
Dwa do czterech tygodni później uczestnicy udali się do Alagny (1130 m), Valsesia, Włochy, i wznieśli się do 4559 m (Capanna Regina Margherita, Włochy) w ciągu ~ 20 godzin, w towarzystwie licencjonowanych przewodników górskich. Wnieśnienie rozpoczęło się od transportu przez kolejkę linową (od 1130 do 3275 m) i kontynuowała 90-minutową wspinaczkę do Capanna Giovanni Gnifetti (3611 m), gdzie uczestnicy spędzili noc. Następnego ranka wspięli się na 4559 m (zajmując ~ 4 godziny), gdzie spędzili trzy noce i gdzie przeprowadzono wszystkie pomiary wysokości. Pierwszy egzamin odbył się między 17:00 a 19:00. Te same badania powtórzono o 07:00 i 17:00 w każdym z następnych dwóch dni; Ostatnie badanie odbyło się o 07:00 w czwartym dniu badania. Spo2 Zmierzono za pomocą GAR i certyfikowanego medycznie COV w sześciu punktach czasowych (w 6, 20, 30, 44, 54 i 68 godzin po przybyciu na 4559 m) i SAO2 mierzono za pomocą ABG w czterech punktach czasowych (przy 20, 30, 44 i 68 godzinach po przybyciu na 4559 m). Pomiary ABG zostały zatrzymane w przypadku diagnozy HAPE i niezbędnego leczenia.
2.4. Pomiar tego2
Garmin fēnix ® 5x plus (gar)
Gar (wersja oprogramowania: 7.60.0.0) zastosowano zgodnie z opisem producenta’instrukcje s. Czysty i suchy zegarek został umieszczony przytulnie, ale wygodnie nad uczestnikiem’S nadgarstka w każdym punkcie czasowym pomiaru. Uczestnicy zostali poproszeni o pozostanie nieruchome w pozycji leżącej2 poziomy. Po 5 minutach SPO2 Wartość została odnotowana.
Covidien Nellcor Portable Spo2 Monitorowanie pacjentów (COV)
Z drugiej strony zastosowano jednocześnie pomiar z GAR, klips palca wielokrotnego użytku (Nellcor PM10N, Covidien, Mansfield, USA)2 Wartość została odnotowana.
Radiometr ABL 90 Flex
Próbki krwi tętniczej pobrano od uczestników po 10 minutach odpoczynku przy użyciu strzykawek heparynizowanych wyposażonych w powlekaną złoto kulą mieszaną (SafePico, radiometr, Brønshøj, Dania). Aby zapewnić porównywalność między trzema pomiarami, wszystkie przeprowadzono w pozycji leżącej, co w każdym razie jest obowiązkowe do pobierania próbek krwi, a ponadto jako wyższy SPO2 Wartości w pozycji siedzącej zostały już zgłoszone [16]. Próbki natychmiast analizowano w trzech powtórzeniach za pomocą analizatora gazu krwi ABL 90 FLEX (Radiometr, Brønshøj, Dania) według producenta’instrukcje s. Potrójne pomiary uśredniono do dalszej analizy, przy czym współczynnik zmienności wszystkich potrójnych pomiarów wynosi 0.82%. Pomiary przeprowadzono w tych samych punktach czasowych, co nieinwazyjna ocena za pomocą urządzeń GAR i COV.
Ocena choroby na dużej wysokości
AMS oceniono w punktach czasowych pomiarów COV i GAR przy użyciu systemu punktacji Lake Louise (LLS) i samozadowolenia, opartego na papierowym systemie punktacji AMS (AMS-C). AMS-C to skrócona wersja kwestionariusza objawów środowiskowych III [17,18,19]. AMS zdiagnozowano, jeśli LLS wynosił ≥5, a wynik AMS-C wynosił ≥0.70. Jeśli tylko jeden z dwóch wyników osiągnął wartości progowe, podmiot został sklasyfikowany jako AMS-ujemny [20,21]. HAPE zdiagnozowano codzienną radiografię klatki piersiowej na dużej wysokości.
3. Analiza statystyczna
Zastosowano następujące procedury statystyczne w celu ustalenia ważności wyników. Dwukierunkowe efekty mieszane, zgodność bezwzględna, wiele oceniaczy/pomiary Współczynnik korelacji wewnątrzklasowej (ICC) [22] w celu oceny ważności, jak sugeruje de Vet i in. [23]. Jak zasugerowali Fokkema i in. [24], do klasyfikacji ważności zastosowano cztery progi, jako niskie (<0.60), moderate (0.60–0.75), good (0.75–0.90), or excellent (>0.90). Ponadto współczynnik korelacji (Pearson’s r) i współczynnik określenia (r 2) obliczono w celu zbadania powiązań między SO2 Wartości pochodzące z różnych metod i powiązań między SO2 Wartości i nasilenie AMS, a także występowanie AMS i HAPE. Analiza korelacyjna różnic między wynikami ABG i GAR oraz średnią między wynikami ABG i GAR zastosowano do przetestowania zależności wielkości jakiejkolwiek różnicy [25]. Średni bezwzględny błąd procentowy (MAPE) między pomiarami został obliczony w celu zapewnienia znormalizowanej miary ważności. Procent dokładność modelu jest obliczana zgodnie z równaniem: Mape = (1/n [wielkość próbki]) × σ ([rzeczywistą wartość danych] – [prognozowana wartość danych])/[rzeczywistą wartość danych]) × 100. MAPE nie ma znormalizowanego progu określania ważności pomiarów; Jednak Fokkema i in. Uważany za różnicę ± 5% za praktycznie istotną dla danych czujników do noszenia [24]. Od powtarzanego SPO2 Testowanie u pacjentów z przewlekłą obturacyjną chorobą płuc wykazało fluktuacje śróddzienne 1.6% [26], SPO2 Próg mape w zakresie ± 3.2% (i.mi., Dwa razy więcej niż odchylenie standardowe (SD)) jako kryterium akceptowalnej ważności w naszym badaniu. Ponadto przeprowadzono analizę Blanda -Altmana, w tym średnią różnicę i granice zgodności, aby wykreślić różnicę między wynikami dwóch pomiarów w stosunku do średniej SO2 Wartości pochodzące z pomiarów [27]. Wreszcie dane z urządzeń porównano za pomocą niesparowanych T-Testy z P-Wartość 0.05 ustawiony jako próg dla znaczących różnic.
Dane ciągłe podano jako średnią arytmetyczną ± SD i dane kategoryczne jako wartości procentowe. Wszystkie analizy statystyczne przeprowadzono przy użyciu SPSS 27 dla Windows (SPSS, Inc., Chicago, IL, USA).
4. Wyniki
Tabela 1 podsumowuje podstawowe cechy uczestników.
Tabela 1
Dane antropometryczne uczestników badania (n = 13).
| Seks | 11 mężczyzn, 2 kobiety |
| Wiek (lata) | 57 ± 6 |
| Masa ciała (kg) | 76 ± 11 |
| Wysokość ciała (cm) | 175 ± 7 |
| Wskaźnik masy ciała (kg/m 2) | 24.8 ± 3.3 |
| ⩒o2max (ML/min/kg) | 39 ± 9 |
⩒o2max = maksymalne zużycie tlenu. Dane są przedstawiane jako średnie ± SD.
Rysunek 1 wyświetla dla SOLE wartości średniej i SD2 pomiary we wszystkich punktach czasowych na dużej wysokości. Ogólnie rzecz biorąc2 Wartości uzyskane z GAR były najwyższe (85.2% ± 6.2), w porównaniu do 81.0% ± 9.4 dla osób uzyskanych z COV (P = 0.011) i 75.0% ± 9.5 dla osób uzyskanych z ABG (P ≤ 0.001). Tak samo2 Różnice między GAR vs. ABG miały 7 lat.0%, w porównaniu do 0.1% między COV vs. Abg.

Tak samo2 Wartości w procentach (%) na dużej wysokości (4559 m) w różnych punktach czasowych po wejściu. WIĘC2 = nasycenie tlenu obwodowego/tętnic; Gar = garmin fēnix ® 5x plus; Cov = Covidien Nellcor Portable SPO2 Monitorowanie pacjentów; ABG = radiometr ABL 90 Flex. Dane podane w średniej ± SD.
ICC dla gar Vs. ABG był niski (0.549), podczas gdy ICC dla COV vs. ABG był dobry (0.883). Według predefiniowanego MAPE Dopuszczalne odcięcie ważności
Tabela 2
Kryteria ważności, które są pochodzące z GAR2 Wartości w porównaniu z wartościami uzyskanymi z urządzeniem medycznym (COV) i z analizą gazu tętniczego (ABG) przy 4559 m.
| ICC | Mape [%] | osoba’s r | P-Wartość | |
|---|---|---|---|---|
| Gar vs. COV (n = 49) | 0.661 | 6.81 | 0.537 | 0.011 * |
| Gar vs. ABG (n = 37) | 0.549 | 9.77 | 0.380 | |
| COV vs. ABG (n = 26) | 0.883 | 6.15 | 0.904 | 0.979 |
ICC = współczynnik korelacji wewnątrzklasowej; Mape = średni bezwzględny błąd procentowy; Gar = garmin fēnix ® 5x plus; Cov = Covidien Nellcor Portable SPO2 Monitorowanie pacjentów; ABG = radiometr ABL 90 Flex; * P < 0.05; P-Wartości wyprowadzono za pomocą niesparowanych T-test.

Wykres rozrzutu z linią regresji ABG vs. Nasycenie tlenu GAR w porównaniu z linią tożsamości. Gar = garmin fēnix ® 5x plus; ABG = radiometr ABL 90 Flex.
Analiza Blanda – Altmana wykazała niską ważność pomiarów GAR (średnia różnica w porównaniu z ABG: 7.0%) z szerokimi granicami zgodności (-6.5; 20.5%), podczas gdy ważność COV była dobra (średnia różnica w porównaniu z ABG: 0.1%) pomimo szerokich granic zgodności (-10.7; 10.9%) (ryc. 3).


(A– –C) Analiza Blanda -Altmana ze średnią różnicą i granicami zgodności. WIĘC2 = nasycenie tlenu obwodowego/tętnic; Gar = garmin fēnix ® 5x plus; ABG = radiometr ABL 90 Flex. Cov = Covidien Nellcor Portable SPO2 Monitorowanie pacjentów. Dane podane w średniej ± SD.
Ogólna częstość występowania AMS wyniosła 77% (10/13), a częstość występowania HAPE wynosiła 54% (7/13). Pearson’S r wykazał silną korelację między ABG a nasileniem AMS ocenianym przez wynik Lake Louise (LLS) i słabą korelację między ciężkością GAR i AMS (Tabela 3).
Tabela 3
Analiza korelacji i regresji liniowej między SO2-zmienne pochodne z różnych urządzeń i choroby na dużej wysokości.
| Zmienna zależna | WIĘC2 Pochodzący z | osoba’s r | P-Wartość | R 2 |
|---|---|---|---|---|
| Istotność LLS | Gar | −0.167 | 0.251 | 0.007 |
| Cov | −0.541 | 0.278 | ||
| Abg | −0.809 | 0.644 | ||
| AMS pozytywny | Gar | 0.073 | 0.618 | −0.016 |
| Cov | −0.123 | 0.399 | −0.006 | |
| Abg | −0.304 | 0.068 | 0.066 | |
| HaPe Pozytywny | Gar | −0.034 | 0.814 | −0.020 |
| Cov | −0.115 | 0.431 | −0.008 | |
| Abg | −0.345 | 0.036 * | 0.094 |
WIĘC2 = nasycenie tlenu obwodowego/tętnic; Gar = garmin fēnix ® 5x plus; Cov = Covidien Nellcor Portable SPO2 Monitorowanie pacjentów; ABG = radiometr ABL 90 Flex; LLS = Lake Louise Score; AMS = ostra choroba górska; HAPE = obrzęk płuc na dużej wysokości; * P < 0.05.
5. Dyskusja
Celem tego badania była ocena ważności Garmin Fēnix ® 5x Plus Spo2 Odczyty na 4559 m. Głównym rezultatem była słaba ważność GAR, wskazana przez ICC 0.549, Mape 9.77, to średnia2 Różnica 7.0%i szerokie granice zgodności (-6.5; 20.5%) VS. Abg.
Urządzenia noszone na nadgarstki noszone mogą potencjalnie służyć jako wygodna metoda gromadzenia SPO2 Dane w sposób ciągły i w celu poprawy zdrowia i bezpieczeństwa podczas aktywności wysokości poprzez wczesne wykrycie niższego SPO2 poziomy niż oczekiwano na dowolnej wysokości. Jednak tylko kilka badań ważności SPO do noszenia2 Istnieją czujniki. Wszystkie z nich przeprowadzono tylko na symulowanej wysokości, przy użyciu lekarskich transkutrutowych ooksymetrów do pomiaru kryterium z sprzecznymi wynikami. Lauterbach i in. ocenił dokładność SPO2 Odczyty pochodzące z tego samego urządzenia Garmin, które zastosowano w niniejszym badaniu na symulowanych wysokościach do 3660 m. Autorzy doszli do wniosku, że GAR wykazuje minimalne przeszacowanie (średnia różnica: 3.3%; Limity porozumienia: -1.9; 8.6%) SPO2 i że urządzenie może być realną metodą monitorowania SPO2 Na dużej wysokości [13]. Jednak w Lauterbach’Badanie S, tylko analiza Blanda -Altmana została wykorzystana do oceny ważności. Niedawno Hermand i in. ocenił dokładność Garmin Forerunner 245 SPO2 Czujnik u 10 zdrowych uczestników na symulowanych wysokościach od 3000–5500 m [10] i zastosował bardziej kompleksowe metody statystyczne do oceny ważności urządzenia, w tym ICCS. Urządzenie nie dostarczyło godnego zaufania SPO2 Wartości, uzyskując ICC mniejszy niż 0.280 na wszystkich badanych wysokościach. Nasze badanie jest pierwszym, które zbada ważność SPO pochodzącego z GAR2 Pomiary w ustawieniu pola przy 4559 m, porównując je ze standardowym kryterium analizy gazu tętniczego, oprócz pomiarów uzyskanych z certyfikowanym przezskórnym oxoksymetrem i stosując kompleksowe analizy statystyczne. W porównaniu z pomiarami wykonanymi na symulowanych wysokościach w hipoksycznej komorze hipobarycznej, SPO2 Wartości na dużych wysokościach przypominają rzeczywiste warunki, ponieważ obejmują one wpływ zmiennych środowiskowych, takich jak zimno i światło, ale także zmienne fizjologiczne, takie jak hiperwentylacja i okresowe oddychanie, które mogą zakłócać stabilność danych [28,29]. Nasze wieloparametryczne analizy statystyczne i predefiniowane kryteria ważności pokazują, że Gar nie ma akceptowalnej ważności, co daje średnią różnicę 7.0% i ICC 0.549 w porównaniu do ABG. Te wyniki są podobne do wyników Hermand i in. (ICC < 0.280 over all simulated altitudes).
Istnieje coraz więcej dowodów na to, że natlenienie krwi jest niższe u osób cierpiących na AMS. Ostatnio SPO2 Zgłoszono próg 84% do przewidywania rozwoju ciężkich AM o zadowalającej specyficzności i czułości między 3600 do 3700 m przy użyciu 24-godzinnego pomiaru opuszków palców o skoksymetrze [30] [30]. Na podstawie naszych danych GAR przecenia SPO2 poziomy w porównaniu do ABG, ze słabą zgodą wskazywaną na szerokie granice porozumienia w naszej analizie Blanda -Altmana (-6.5; 20.5%) i niski współczynnik oznaczania (r 2 = 0.109), co wyklucza użycie Gara do niezawodnego kategoryzacji alpinistów ze zwiększonym ryzykiem AMS przy użyciu wyżej wymienionej wartości odcięcia. Ponadto w naszym badaniu GAR wykazał najniższą wartość predykcyjną oceny nasilenia AMS (r 2 = 0.007), podczas gdy COV działał lepiej (r 2 = 0.278) i ABG dało najlepszą prognozę (r 2 = 0.644).
Alpiniści cierpiący na HAPE często występują z bardzo niskim SPO2 poziomy spowodowane upośledzoną wymianą gazu pęcherzykowego na dużej wysokości [31]. Chociaż analiza regresji nie wykazała znacznej zależności wielkości różnicy między ABG i GAR (P = 0.625), GAR miał tendencję do przeceniania SPO2 Zwłaszcza gdy natlenienie krwi było niskie. Wskazuje to stosunkowo płaska linia regresji ABG vs. Gar w porównaniu z linią tożsamości (ryc. 2). Ponadto Gar nie był w stanie zmierzyć żadnego SPO2 Wartości, gdy pomiary ABG były najniższe. Dodano do faktu, że podejmowanie środków w celu zapobiegania chorobie wysokościowym jest szczególnie ważne, gdy O2 Nasycenie jest niskie, przeszacowanie SPO2 przez Gar na dużej wysokości może fałszywie sugerować, że nie ma ryzyka. Ogranicza to nie tylko przydatność GAR, ale oznacza również, że poleganie na jego wynikach może być potencjalnie ograniczającym życie. Pojęcie to jest również zgodne z Luks i Swenson [32], którzy przeanalizowali pulsoksymetrię w celu monitorowania pacjentów z Covid-19 w domu w niedawnym przeglądu, jako niskie SPO2 Poziomy mogą być również wskaźnikiem zapalenia płuc związanego z COVID-19 i negatywnych wyników klinicznych [33]. Łatwe w użyciu i niedrogie, pulsoksymetry palców można uznać za atrakcyjną opcję do monitorowania pacjentów z Covid-19 w domu; Jednak autorzy podnieśli świadomość ograniczonych danych dotyczących dokładności tych urządzeń, zarówno w odniesieniu do samodzielnych palców, jak i systemów smartfonów, które nie mają zatwierdzenia agencji regulacyjnej, szczególnie gdy nasycenie spadnie poniżej 90%. Dodatkowo w przyszłości dostępność nowych technologii, takich jak Spo bez kontaktów2 Analiza, e.G., Poprzez przetwarzanie wideo może dodać jeszcze wygodniejsze metody do Self-Monitor SPO2 Poziomy na dużej wysokości [34], pod warunkiem, że badania metodologiczne wykazały ich ważność w rzeczywistych warunkach alpinistycznych.
Nasze badanie ma pewne ograniczenia, o których warto wspomnieć. Spo2 Na odczyty z urządzeń noszonych na nadgarstki mogą mieć wpływ odcień skóry, a czynnik ten nie został oceniony w naszym badaniu. Jednak nie stwierdzono wpływu odcienia skóry na żaden SPO2 Zmienne w badaniu Hermand i in. [10]. Ponadto przyszłe wersje oprogramowania układowego wydane przez Garmina mogą zmienić dokładność SPO2 pomiary, a zatem wpływają na wnioski tego badania. Przeprowadziliśmy pomiary w małej próbie uczestników z historią HAPE; Większa próbka miałaby zwiększoną moc statystyczną. Oprócz trudności logistycznych związanych z badaniami na dużej wysokości, dane ważności uzyskane w tym badaniu powinny również mieć zastosowanie do osób bez podatności HAPE, biorąc pod uwagę szeroki zakres SPO2 Zgłoszone tutaj.
Podsumowując, SPO2 Dane uzyskane przez Garmin Fēnix ® 5x plus przy 4559 m nie spełniają akceptowalnych kryteriów ważności. Systematyczne przeszacowanie SPO2 Poziomy na dużej wysokości zwiększa prawdopodobieństwo, że alpiniste błędnie interpretują ryzyko choroby na dużej wysokości, co może doprowadzić do sytuacji zagrażających życiu. Dlatego nie możemy zalecić GAR do monitorowania SPO2 w celu zarządzania aklimatyzacją lub predykcyjnego monitorowania zdrowia.
Podziękowanie
Dziękujemy wszystkim uczestnikom badań i Hut Keepers of Capanna Regina Margherita we Włoszech. Dziękujemy również Magdalena Schimke za pomoc techniczną.
Autorskie Wkłady
Konceptualizacja, m.S., mi.R.S. oraz m.M.B.; Methodology, L.M.S., G.T. oraz m.S.; oprogramowanie, l.M.S. oraz m.S.; Walidacja, g.T., M.M.B., mi.R.S. oraz m.S.; Analiza formalna, L.M.S. oraz m.S.; dochodzenie, l.M.S., F.T., P.S., L.S., K.mi.S., mi.R.S., M.M.B. oraz m.S.; Zasoby, l.M.S., G.T., F.T., P.S., L.S., J.N., K.mi.S., mi.R.S., M.M.B. oraz m.S.; Kuracja danych, g.T., mi.R.S. oraz m.S.; Pisanie – przygotowanie do szkicu, l, L.M.S. oraz m.S.; pisanie – przegląd i edycja, l.M.S., G.T., F.T., P.S., L.S., J.N., K.mi.S., mi.R.S., M.M.B. oraz m.S.; Wizualizacja, m.S. i ja.M.S.; Nadzór, e.R.S., M.M.B. oraz m.S.; Administracja projektu, L.M.S., M.M.B. oraz m.S.; pozyskiwanie finansowania, e.R.S. oraz m.M.B. Wszyscy autorzy przeczytali i zgodzili się na opublikowaną wersję manuskryptu.
Finansowanie
Badania zostały poparte programem WISS-2025 State of Salzburg, Wilderness Medical Society (Hackett-Auerbach Grant) i Deutsche Gesellschaft Für Berg-und Expeditionsmedizin (Grant Research).
Oświadczenie instytucjonalne Radę Review
Badanie zostało przeprowadzone zgodnie z deklaracją Helsinek i jej obecnych zmian i zostało zatwierdzone przez Komitet Etyki prowincji Salzburg, Austria (415-E/2290/7-2018), Komitet Etyki Uniwersytetu w Turynie, Włochy (4355811) oraz przez najwyższy władza (BASG), Vienna, Austria (Eudrakt.
Oświadczenie o świadomej zgody
Uzyskano świadomą zgodę od wszystkich osób zaangażowanych w badanie.
Instrukcja dostępności danych
Dane przedstawione w tym badaniu są dostępne na żądanie od odpowiedniego autora.
Konflikt interesów
Autorzy nie deklarują konfliktu interesów.
Przypisy
Wydawca’S Uwaga: MDPI pozostaje neutralne pod względem roszczeń jurysdykcyjnych w opublikowanych mapach i przynależnościach instytucjonalnych.
Bibliografia
1. Rienzo m.D., Mukkamala r. Do noszenia i bliskich bioczujników i systemów opieki zdrowotnej. Czujniki. 2021; 21: 1921. doi: 10.3390/S21041291. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
2. Dunn J., Runge r., Snyder m. Urządzenia do noszenia i rewolucja medyczna. Pers. Med. 2018; 15: 429–448. doi: 10.2217/PME-2018-0044. [PubMed] [Crossref] [Google Scholar]
3. Dünnwald t., Kienast r., Niederseer d., Burtscher m. Zastosowanie pulsoksymetrii w ocenie aklimatyzacji na dużą wysokość. Czujniki. 2021; 21: 1263. doi: 10.3390/S21041263. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
4. Berger m.M., Schiefer l.M., Treff G., Sareban m., Swenson e., Bärtsch p. Ostra choroba na dużej wysokości: zaktualizowane zasady patofizjologii, zapobiegania i leczenia. DTSCH. Z. Sportmed. 2020; 71: 267–274. doi: 10.5960/dzsm.2020.445. [CrossRef] [Google Scholar]
5. Levitan r.M. Pulsesymetria jako biomarker do wczesnej identyfikacji i hospitalizacji płuc Covid-19. Acad. Emerg. Med. 2020; 27: 785–786. doi: 10.1111/AMEM.14052. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
6. Zeserson e., Goodgame b., Hess J.D., Schultz k., Hoon c., Lamb k., Maheshwari v., Johnson s., Papas m., Reed J., i in. Korelacja gazu żylnego i pulsoksymetrii z gazem krwi tętniczym u niezróżnicowanego krytycznie chorego pacjenta. J. Med o intensywnej opiece. 2018; 33: 176–181. doi: 10.1177/08850666666652597. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
7. Luks a.M., Swenson e.R. Pulsoksymetria na dużej wysokości. Wysoki. Alt. Med. Biol. 2011; 12: 109–119. doi: 10.1089/HAM.2011.0013. [PubMed] [Crossref] [Google Scholar]
8. Huang c.-Y., Chan m.-C., Chen c.-Y., Lin b.-S. Nowatorski pulsoksymetr z noszeniem i bezprzewodowym pierścieniem z wieloma detektorami. Czujniki. 2014; 14: 17586–17599. doi: 10.3390/S140917586. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
9. Aroganam g., Manivannan n., Harrison d. Recenzja czujników technologii noszenia stosowanych w aplikacjach sportowych konsumenckich. Czujniki. 2019; 19: 1983. doi: 10.3390/S19091983. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
10. Hermand e., Coll c., Richalet J.P., Lhuissier f.J. Dokładność i niezawodność nasycenia pulsowego O2 mierzone za pomocą noszonego nadgarstka. Int. J. Sports Med. 2021 doi: 10.1055/A-1337-2790. wydanie elektroniczne przed papierowym. [PubMed] [Crossref] [Google Scholar]
11. Fuller d., Colwell e., Niski J., ORYCHOCK k., Tobin m.A., Simango b., Buote r., Van Heerden d., Luan H., Cullen k., i in. Niezawodność i ważność dostępnych w handlu urządzeń do noszenia do pomiaru kroków, wydatków energetycznych i tętna: przegląd systematyczny. Jmir mhealth uhealth. 2020; 8: E18694. doi: 10.2196/18694. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
12. Navalta J.W., Montes J., Bodell n.G., Salatto r.W., Manning J.W., Debeliso m. Równoczesna ważność tętna urządzeń technologicznych do noszenia podczas biegania szlakiem. PLOS One. 2020; 15: E0238569. doi: 10.1371/Journal.placek kukurydziany.0238569. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
13. Lauterbach c.J., Romano p.A., Greisler l.A., Brindle r.A., Ford k.R., Kuennen m.R. Dokładność i niezawodność komercyjnego pulsesoksymetru noszonego nadgarstkiem podczas narażenia niedotlenienia normobarycznego w warunkach spoczynkowych. Res. Q. Ćwiczenie. Sport. 2021; 92: 549–558. doi: 10.1080/02701367.2020.1759768. [PubMed] [Crossref] [Google Scholar]
14. Kirszenblat r., Edouard p. Walidacja skanwatch withings jako zniszczona przez nadgarstek pulsoksymetr: prospektywne badanie kliniczne interwencyjne. J. Med. Internet Res. 2021; 23: E27503. doi: 10.2196/27503. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
15. Buchfuhrer m.J., Hansen J.mi., Robinson t.mi., Sue d.Y., Wasserman k., Whipp b.J. Optymalizacja protokołu ćwiczeń do oceny krążeniowej. J. Appl. Physiol. Respir. Otaczać. Ćwiczenie. Physiol. 1983; 55: 1558–1564. doi: 10.1152/Jappl.1983.55.5.1558. [PubMed] [Crossref] [Google Scholar]
16. Kuenzel a., Marshall ur., Verges s., Anholm J.D. Zmiany pozycyjne w nasyceniu tlenu tętniczym i końcowym dwutlenku węgla na dużej wysokości: Medex 2015. Wysoki. Alt. Med. Biol. 2020; 21: 144–151. doi: 10.1089/HAM.2019.0066. [PubMed] [Crossref] [Google Scholar]
17. Beidleman b.A., Muza s.R., Fulco c.S., Rock p.B., Cymerman a. Walidacja skróconej elektronicznej wersji kwestionariusza objawów środowiskowych. Wysoki. Alt. Med. Biol. 2007; 8: 192–199. doi: 10.1089/HAM.2007.1016. [PubMed] [Crossref] [Google Scholar]
18. Roach r.C., Hackett p.H., Oelz o., Bärtsch p., Luks a.M., Macinnis m.J., Baillie J.K., Lake Louise AMS Contead Committee Komitet Konsensusowy 2018 Lake Louise Sute Mountain Chorobness. Wysoki. Alt. Med. Biol. 2018; 19: 4–6. doi: 10.1089/HAM.2017.0164. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
19. Sampson J.B., Cymerman a., Burse r.L., Maher J.T., Rock p.B. Procedury pomiaru ostrego choroby górskiej. Aviat. Space Environ. Med. 1983; 54: 1063–1073. [PubMed] [Google Scholar]
20. Macholz f., Sareban m., Berger m.M. Diagnozowanie ostrej choroby górskiej. Jama. 2018; 319: 1509. doi: 10.1001/JAMA.2018.0220. [PubMed] [Crossref] [Google Scholar]
21. Maggiorini m., Müller a., Hofstetter d., Bärtsch p., Oelz o. Ocena ostrej choroby górskiej według różnych protokołów wyników w Alpach Szwajcarskich. Aviat. Space Environ. Med. 1998; 69: 1186–1192. [PubMed] [Google Scholar]
22. McGrow k.O., Wong s.P. Wyciąganie wniosków na temat niektórych współczynników korelacji wewnątrzklasowej. Metody psychiczne. 1996; 1: 30–46. doi: 10.1037/1082-989x.1.1.30. [CrossRef] [Google Scholar]
23. De weterynarz h.C.W., Terwee c.B., Mokkink L.B., Knoll d.L. Pomiar w medycynie: praktyczny przewodnik. Cambridge University Press; Cambridge, Wielka Brytania: 2011. [Google Scholar]
24. Fokkema t., Kooiman t.J., Krijnen w.P., Vanderschans c.P., DeGroot m. Niezawodność i ważność dziesięciu urządzeń śledzących aktywność konsumencką zależą od prędkości chodzenia. Med. Sci. Ćwiczenie sportowe. 2017; 49: 793–800. doi: 10.1249/MSS.0000000000001146. [PubMed] [Crossref] [Google Scholar]
25. Bland J.M., Altman d.G. Porównanie metod pomiaru: Dlaczego wykreślanie różnicy z metodą standardową wprowadza w błąd. Lancet. 1995; 346: 1085–1087. doi: 10.1016/S0140-6736 (95) 91748-9. [PubMed] [Crossref] [Google Scholar]
26. Buekers j., Theunis J., De Boever p., Vaes a.W., Koopman m., Janssen e.V., Wouters e.F., Spruit m.A., Aerts J.-M. Pulsoksymetria pulsoksymetrii palców do ciągłego nasycenia tlenem podczas codziennych czynności domowych pacjentów z przewlekłą obturacyjną chorobą płuc (POChP) w ciągu jednego tygodnia: badanie obserwacyjne. Jmir mhealth uhealth. 2019; 7: E12866. doi: 10.2196/12866. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
27. Bland J.M., Altman d.G. Metody statystyczne do oceny zgodności między dwiema metodami pomiaru klinicznego. Lancet. 1986; 1: 307–310. doi: 10.1016/S0140-6736 (86) 90837-8. [PubMed] [Crossref] [Google Scholar]
28. Netzer n.C., Rausch l., Eliasson a.H., Gatterer h., Friess m., Burtscher m., Pramsohler s. SPO2 i częstość akcji serca podczas rzeczywistej podwyżki na wysokości są znacząco różne niż w jej symulacji w niedotlenieniu normobarycznym. Przód. Physiol. 2017; 8: 81. doi: 10.3389/FPHYS.2017.00081. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
29. Saugy J.J., Schmitt L., CeJuela r., Faiss r., Hauser a., Wehrlin J.P., Rudaz b., Delesser A., Robinson n., Proso g.P. Porównanie “Żyj niskim poziomem pociągu” w niedotlesieniu normobarycznym w porównaniu z hipobaryczną. PLOS One. 2014; 9: E114418. doi: 10.1371/Journal.placek kukurydziany.0114418. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
30. Mandolesi g., Avancini g., Bartesaghi m., Bernardi e., Pomidori l., Cogo a. Długoterminowe monitorowanie nasycenia tlenem na wysokości może być przydatne w przewidywaniu późniejszego rozwoju ostrej choroby górskiej umiarkowanej do ciężkiej. Wilderness Environ. Med. 2014; 25: 384–391. doi: 10.1016/j.Wem.2014.04.015. [PubMed] [Crossref] [Google Scholar]
31. Mairbäurl h., Dehnert c., Macholz f., Dankl d., Sareban m., Berger m.M. Kura lub jajo: upośledzona dyfuzja tlenu pęcherzykowego i ostra choroba na dużej wysokości? Int. J. Mol. Sci. 2019; 20: 4105. doi: 10.3390/IJMS20174105. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
32. Luks a.M., Swenson e.R. Pulsoksymetria do monitorowania pacjentów z Covid-19 w domu. Potencjalne pułapki i praktyczne wskazówki. Ann. Jestem. Thoraak. Soc. 2020; 17: 1040–1046. doi: 10.1513/Annalsats.202005-418FR. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
33. Quaresima v., Ferrari m. COVID-19: Skuteczność pulsymetrii pulsoksymetrii przedszpitalnej do wczesnego wykrywania cichej hipoksemii. Crit. Opieka. 2020; 24: 501. doi: 10.1186/S13054-020-03185-X. [Artykuł wolny od PMC] [PubMed] [Crossref] [Google Scholar]
34. Casalino g., Castellano g., Zaza g. Roztwór MHealth dla bezkształcania samokontroli nasycenia tlenem krwi; Materiały z sympozjum IEEE 2020 na temat komputerów i komunikacji (ISCC); Rennes, Francja. 7–10 lipca 2020 r.; pp. 1–7. [Google Scholar]
Artykuły z czujników (Bazylea, Szwajcaria) są tutaj podane dzięki uprzejmości Multidyscyplinarny cyfrowy Instytut Publishing (MDPI)
Więc Twoja noszona śledzenie danych tlenu we krwi. Jak tego używasz?
Najnowsze smartwatche są wyposażone w czujniki, które mierzą poziom tlenu we krwi. Jeśli jesteś właścicielem, tutaj’S co to dla ciebie znaczy.
Zapisz historię
Zapisz historię
To’był wielkim rokiem dla tlenu. Dla wielu osób zdolność oddychania stała się głównym problemem w świecie chwytanym wirusem, który sędzi spustoszenie w układzie oddechowym. I oczywiście, jeśli ty’Re na zachodnim wybrzeżu, dym pożarowy utrudnia wypełnienie płuc.
W odpowiedzi wiele firm technologicznych zwiększyło wysiłki w celu umieszczenia funkcji, które wykrywają poziom tlenu we krwi w swoich urządzeniach. SAMSUNG’S Galaxy Watch 3 wysłany tego lata z czujnikiem tlenu we krwi. We wrześniu Apple ogłosiło, że jego Watch Series 6 będzie miało również możliwość monitorowania poziomu tlenu we krwi bezpośrednio z nadgarstka. Garmin i Fitbit mają sprzedawane produkty o podobnych cechach pulsoksymetrii jeszcze dłużej.
Więc czym jest nasycenie tlenu we krwi?
Tlen jest absorbowany przez białko we krwi zwanej hemoglobiną. Kiedy oddychasz, płuca ładują krwinki tlenem, a następnie pompowanie serca krąży krew bogatej w tlen przez resztę ciała. Świeża, bogata w tlen krew utrzymuje wszystko, od mózgu po końcówki palców u stóp i zdrowe. Pulsoksymetr mierzy ilość tlenu przenoszonego przez komórki krwi przez układ i zgłasza go jako procent. Ten odsetek to poziom nasycenia tlenem (zwany także SPO2). Normalne poziomy tlenu wynoszą od 95 do 100 procent. Ocena niższa niż 95 może wskazywać na problemy z twoim ciałem’s krążenie, ale twoja normalna linia bazowa może się różnić. Osoba’S Spo2 może być również niższe ze względu na istniejące warunki, rodzaj urządzenia wykonującego pomiar, a nawet ilość światła w pomieszczeniu. (Więcej o tym za chwilę.)
czuję się dobrze. Dlaczego muszę monitorować mój poziom tlenu we krwi?
Szereg diod LED z tyłu zegarka jabłkowego świeci światło w naczynia krwionośne nadgarstka, aby zmierzyć poziom nasycenia tlenem.
Jeśli ty’Zadaj to pytanie, tam’jest dużą szansą, że nie masz’Nie muszę się tym martwić. Czujniki SPO2 są często używane przez wspinaczy, wolnych nurków, maratoniści i entuzjastów, którzy lubią ćwiczenia, które mogą uczynić ich ciało’S Zanurzenie poziomu nasycenia tlenem. Pomyśl o nich jak o superusersach tlenowych. Reszta z nas Don’naprawdę muszę tak często sprawdzać nasz SP02.
“Czy musisz mieć monitor SPO2 na zegarku? Nie, nie’T,” Mówi Plino Morita, która bada urządzenia do noszenia i technologie medyczne na University of Waterloo w Ontario w Kanadzie. “Jedynymi ludźmi, którzy potrzebują monitora SPO2 na zegarku, są ludzie, którzy są w tej kategorii superuser lub chorych.”
W sytuacjach medycznych monitorowanie tlenu we krwi może być krytyczne. SPO2 jest ważną miarą do monitorowania pacjentów dotkniętych chorobami oddechowymi, takimi jak bezdech senny, płuc, POChP lub COVID-19. Ponieważ słaby krążenie może prowadzić do niezdolności regularnego oddychania, rutynowe monitorowanie pacjenta z pulsoksymetrem może pomóc lekarzom wcześnie złapać potencjalnie niebezpieczne poziomy SPO2.
A co z Covid-19?
Nawet na początku pandemii zapotrzebowanie na pulsoksymetry eksplodowało, ponieważ ludzie chętnie monitorowali siebie lub bliskich dla Covid-19. Jak my’widziane w ostatnich dniach poziomy tlenu we krwi są jednym z najważniejszych wskaźników tego, jak dobrze ktoś, kto ma Covid-19, radzi sobie z wirusem. Poziomy tlenu mogą zanurzyć się bez zauważenia pacjenta, umożliwiając zapalenie płuc na niewykryty. Instytucje medyczne wydały urządzenia do noszenia pacjentom z Covid, które pozwalają im monitorować własny poziom tlenu we krwi z domu.
To’jest ważne, aby zauważyć, że sama nienormalna ocena SPO2 jest’wystarczające, aby zdiagnozować Covid lub jakąkolwiek inną chorobę. I odwrotnie, jeśli urządzenie jest’T Przyjmując odczyty, pozornie normalna ocena SPO2 może wierzyć w inne podstawowe problemy i dać użytkownikom fałszywe poczucie bezpieczeństwa. Istnieje mnóstwo oznak i objawów, które mogą wskazywać, że ktoś zakontraktował wirusa. Zawsze powinieneś skonsultować się z lekarzem, zanim polegasz na wszelkich informacjach zebranych z urządzenia, aby podejmować krytyczne decyzje dotyczące twojego zdrowia.
Słuchaj, po prostu pominąłem te wszystkie wyjaśniające rzeczy. Jak faktycznie określić mój poziom tlenu we krwi?
Osoksymetry wykonują pomiary inaczej w zależności od tego, gdzie są umieszczane na ciele. Urządzenia zamontowane na nadgarstku, takie jak nowy Fitbit i Apple Watch, mierz światło, które jest odbijane z powrotem do czujnika. Odwróć zegarek twarzą w dół. Zobacz szereg diod LED z tyłu? To’s czujnik. Oxksymeters, które przyczepiają się do palca – ostatnim razem, gdy byłeś u lekarza, pielęgniarka mogła przykleić je do wskaźnika – odczytała odczyt, mierząc światło, które przechodzi przez palca. Komórki są ciemniejsze, jeśli one’Ponownie pozbawiony tlenu i pomiarem koloru komórek krwi, czujnik może zapewnić procent nasycenia tlenem.
Jeśli masz jedno z tych urządzeń, postępuj zgodnie z wskazówkami, które dają ci tak blisko, jak to możliwe. (Tutaj’S Jak przeczytać zegarek Apple Watch, urządzenia Fitbit, zegarków Garmin i Samsung Galaxy Watch.) Nawet wtedy wiedz, że jesteś’T zawsze dostanie idealne czytanie.
Jak dokładne są te rzeczy?
Smartwatch Garmin Venu pokazujący odczyt nasycenia tlenem.
Nawet jeśli nosisz czujnik we właściwym miejscu, jego odczyty mogą mieć wpływ na wiele czynników. To’jest szczególnie prawdziwe w przypadku urządzeń, które są’t Standardowe czytniki opuszków palców.
SPO2 i Pulse Oxoable: Dlaczego urządzenia do noszenia śledzą tlen krwi

W mieście znajduje się nowa metryka technologiczna – i chodzi o tlen krwi. Może to zabrzmieć skomplikowane i trochę bezcelowe, ale Pulse Ox może ujawnić warunki takie jak bezdech senny – i pomóc sportowcom w wyzdrowieniu.
Pulse Ox jest teraz na arkuszu specyfikacji prawie wszystkiego, co można było nosić i urządzenia do śledzenia fitness.
Apple Watch Series 7, Fitbit Charge 5, Huawei Band 6 śledzą to – i w rzeczywistości trudniej jest znaleźć noszenie, które nie jest przechowywane na poziomie tlenu we krwi.
Dlaczego więc wkłada pulsoksymetr do noszenia?
Badamy, co to jest, jak to działa i co przyniesie na imprezę do noszenia.
Co to jest czujnik pulsoksymetrii/SPO2?

Kiedy mówimy o pulsoksymetrach lub pulsoksymetrii, zagłębiamy się w dziedzinę technologii medycznej i rozmawiamy o urządzeniu, które jest zdolne do mierzenia poziomu tlenu lub nasycenia tlenem we krwi.
Ta technologia przybierała formę urządzenia do spinki, które umieszczasz na palcu, palcach, a nawet na płatku ucha.
Optyczne czujniki SPO2 wykorzystują czujniki światła czerwonego i podczerwieni do wykrywania poziomów tlenu, wykrywając zmiany w tych poziomach, patrząc na kolor krwi.
Mierzy objętość tlenu w oparciu o sposób, w jaki światło przechodzi przez palec i dostarcza dane do ekranu urządzenia, co poda procent tlenu we krwi.
Po co śledzić tlen krwi?

Oszacowany wynik FITBIT zróżnicowany tlen
Procent nasycenia tlenem większy niż 95% jest uważany za normalny odczyt. Jeśli zobaczysz wynik 92% lub mniej, może być czas na dalsze zbadanie i dowiedzieć się, czy jest to związane z jeszcze niewykonanym problemem zdrowotnym.
John Hopkins Medicine wyjaśnia, w jaki sposób pomiar poziomów tlenu poprzez pulsoksymetrię może oferować wgląd w szereg problemów związanych z zdrowiem.
Można użyć do sprawdzenia, czy ktoś potrzebuje pomocy w oddychaniu za pośrednictwem respiratora, mierzyć zdolność osoby do radzenia sobie z intensywnymi aktywami fizycznymi, a także może sprawdzić, czy masz problemy z oddychaniem podczas snu.
Covid-19 skupił się na tlenu krwi na mapie, ale w rzeczywistości istnieje wiele mniej ekstremalnych powodów, aby mieć oko na poziom tlenu we krwi.
Sportowcy lub osoby spędzające czas na wysokości będą chcieli monitorować poziom tlenu we krwi.
Jednak to bezdech senny, który naprawdę sprawia, że SPO2 jest wartościowym czujnikiem. Jest to zaburzenie, które, jeśli pozostanie nieleczone lub niewykryte, może prowadzić do wzrostu ryzyka wysokiego ciśnienia krwi, otyłości, a nawet może spowodować zawał serca. I właśnie tam wiele zegarków zdrowotnych i urządzeń do noszenia może przydać się.
Szacuje się, że 22 miliony Amerykanów cierpi na bezdech senny, ale większość nie jest świadoma, że ma zaburzenie.
Może to być również cenne dane zdrowotne dla osób cierpiących na szereg warunków, w tym astmę, zapalenie płuc, niewydolność serca i raka płuc.
Początki pulsoksymetrii

Mówi się, że pierwszy miernik nasycenia tlenem pochodzi z lat 30. XX wieku, kiedy eksploracja transmisji światła przez skórę i informacje, które mogłaby podać.
Dopiero w latach 60. i 70., kiedy zaczęliśmy widzieć, jak urządzenia pulsoksymetrowe kształtują się w te, które są teraz używane w szpitalach, i które można kupić w celu przeprowadzenia tych pomiarów z domu. Hewlett Packard był pierwszą firmą, która zrobiła ucha, która była w dużej mierze używana w klinicznych laboratoriach snu ze względu na jego ogromny rozmiar.
Ale to japoński bioinżynier Takuo Aoyagi na początku lat siedemdziesiątych po raz pierwszy opracował nieinwazyjny sposób użycia światła przenoszonego przez ucho i rozwinął pulsoksymetr.
Odtąd do dziś wielkość technologii stała się mniejsza i – co najważniejsze – tańsza w budowie, więc więcej ludzi mogło go zdobyć.
Pulsoksymetr i urządzenia do noszenia, które możesz teraz kupić
Pulsesoksymetry zaczynają znaleźć drogę do niektórych wielkich urządzeń do noszenia i że dane są używane na bardzo różne sposoby.
Prawdopodobnie zaczęło się od urządzenia do śledzenia fitnessu z Pulse Pulse, który mierzył poziomy tlenu we krwi, gdy położyłeś palcem na czujniku z tyłu urządzenia. Ale od tego czasu wszystko się zmieniło, a teraz proces podejmowania tych pomiarów zdarza się znacznie łatwiej z nadgarstka.
Apple Watch

SPO2 został ostatecznie wprowadzony w Apple Watch Series 6, który może teraz przyjmować odczyty miejsca i analizować tlen krwi podczas snu.
Możesz użyć aplikacji Blood Tlengen, aby wykonać 15 -sekundowy test SPO2, który jest rejestrowany w aplikacji Apple Health.
Jeśli jednak nosisz serię 6/7 do łóżka, to zajmie odczyty miejsca podczas snu. Oznacza to, że można go wykorzystać jako system wczesnego ostrzegawczego bezdechu sennego i czegoś, czego możesz użyć, aby rozpocząć rozmowę z lekarzem.
Czujnik nie jest jednak dostępny na Apple Watch SE, więc potrzebujesz flagowego zegarka Apple, aby go śledzić.
Fitbit (różne)

Fitbit od jakiegoś czasu robi SPO2 i jest dostępny na wszystkich smartwatchach Fitbit Versa, a także Charge 5 i Fitbit Sense Health Watch.
W przeciwieństwie do innych marek SPO2 nie jest na kontrolach miejsca i służy do wzbogacenia danych dotyczących snu, jeśli subskrybujesz Premium Fitbit. Otrzymujesz oszacowany wykres zmienności tlenu, który pokazuje twoją krew wół przez cały czas snu, przy użyciu systemu światła światła, aby pokazać (być może) zdarzenia apnetyczne.
A teraz wszystko idzie dalej. Szybkość oddychania to nowa metryka dla subskrybentów Fitbit Premium, która oferuje dodatkowe dane. W ramach badania Fitbit Covid-19 wykazano, że zmiana wskaźnika oddychania uprzeka objawy, więc może być użyteczną metryką do śledzenia.
Co więcej, firma wprowadziła na rynek twarz zegarka Fitbit Versa SPO2, która stawia informację z przodu.
Garmin

Garmin wprowadził czujniki wołu impulsów do dużej części swojego zakresu, z Fenix 7, Fenix 6X, Fenix 5X, Vivoaction 4 i Forerunner 245/645/945 Pakując czujnik SPO2.
W tym przypadku widżet na ekranie będzie oferował procent tlenu we krwi, w połączeniu z danymi na twojej wysokości, aby pokazać poziomy tlenu we krwi.
Jest to szczególnie przydatne dla każdego, kto zajmuje się wędrówkami, sportami alpejskimi i prowadzenia dużych wypraw. Dzięki danymi o wysokości możesz zobaczyć, jak zmieniają się odczyty o skoksymetrze w stosunku do twojej wysokości.
Jednak wiele urządzeń do noszenia używa Pulse Ox z innego powodu: bezdech senny. Jest to stan, który cierpi 8/10, nie wie, że poziomy tlenu we krwi opadają podczas snu.
Garmin Vivosmart 4 może rejestrować poziomy tlenu we krwi podczas snu i jest zgłaszane w danych snu. Jednak urządzenie zatrzymuje się w szczególności w odstraszaniu na bezdech senny, a sam musisz spojrzeć na dane.
Co więcej, na wielu urządzeniach pulse wołu jest domyślnie wyłączone, ponieważ wpływa na żywotność baterii. Jako taki, Garmin oferuje szansę na sprawdzenie Pulse Ox, ale możesz włączyć nocne śledzenie i ciągłe monitorowanie, jeśli chcesz o wiele częściej naładować urządzenie.
Z nią

Scanwatch Withings jest teraz w Europie i używa czujnika SPO2 do monitorowania tlenu we krwi.
Firma nie ma zezwolenia na pełne wykrywanie bezdechu sennego, ale ma wykres zwany zaburzeniami oddechowymi we wskaźnikach snu, który jest znamionowy.
Możesz także wykonać odczyty punktowe, przechodząc przez menu zegarka na samym urządzeniu.
Jest to przedstawione jako prawdziwy wynik procentowy tlenu we krwi w withings Health Mate.
Huawei Watch GT 3

Huawei Watch GT 3 zawierał czujnik SPO2, a znajdziesz go również na GT2E i GT2 Pro.
Możesz jednak wykonywać tylko odczyty punktowe, więc nie potrwa to przeczytania podczas snu.
To sprawia, że jest to znacznie mniej przydatne jako urządzenie do monitorowania zdrowia, chociaż możesz sprawdzić odczyty, jeśli spędzasz czas na wysokości.
Whoop 4.0

Tlen krwi jest główną częścią Whoop 4.0, który dodał monitor zdrowia z najnowszą wersją. Monitor zdrowia WHOOP został zaprojektowany jako szybki system światła światła, aby pokazać, czy jesteś gotowy, czy jest coś pod hoodem, co nie jest normalne.
Whoop spędza dwa tygodnie na ustalaniu linii podstawowych, więc wszelkie odczyty są porównywane ze średnią, dodając niezbędny kontekst osobisty.
Odczyty są pobierane podczas snu – chociaż nie ma systemu ostrzegawczego dla bezdechu sennego. Jednak zostaniesz ostrzeżony, czy w nocnym tlenie krwi występują zanurzenie.

Michael Sawh obejmuje branżę technologii noszenia od czasu pierwszego Fitbit wylądowania w 2011 roku. Wcześniej ekspert ds. Technologii noszenia w Trusted Reviews, również wysunął sekcję funkcji T3.com.
Regularnie również przyczynił się do magazynu T3, kiedy potrzebowali kogoś, kto mówiłby o urządzeniu do śledzenia fitness, obserwacji, słuchawkach, tabletach i telefonach.
Michael pisze dla GQ, Wired, Coach Mag, Metro, MSN, BBC Focus, Stuff, TechRadar i pojawił się kilka występów w BBC Travel Show, aby Talk All Things Tech.
Michael jest miłośnikiem wszystkich rzeczy związanych z sportami i technologiami fitness, podnosząc ponad 15 maratonów i poświęcił poważne godziny w basenie, wszystko w imię testowania każdego fitness do noszenia. Spodziewaj się, że zobaczysz go z co najmniej dwoma urządzeniami do noszenia w danym momencie.
Jak dokładne jest garmin pulse wół? [Bardzo zaskakujące!]

Urządzenia Garmin są jednymi z najlepszych do śledzenia twoich występów, śledzenia szkolenia, wędrówki bez zgubienia i mierzenia kluczowych wskaźników zdrowia. Tętno i zmienność częstości akcji serca są krytycznymi życiami, ale także nasycenie tlenu we krwi (zwane również pulsem wołu lub SPO2).
Wielu producentów smartwatchów, takich jak Apple, Fitbit, Xiaomi, Huawei i wielu innych, zintegrowało wbudowaną ooksymetry. Więc nawet jeśli Garmin zyskał swoją reputację w oparciu o dokładność swoich systemów nawigacyjnych, firma rozszerza swój zakres urządzeń do noszenia zawierać funkcję pulsoksymetrów.
Przetestowaliśmy dokładność pulsowego wołów dwóch najnowszych modeli Garmina: The Vivosmart 5 Fitness Tracker i Smartwatch Forerunner 255. Niestety, Wyniki nie były tym, czego się spodziewaliśmy!
Jak może być dokładniejszy puls palców o wartości 50 USD? Czy możesz zaufać odczytom nasycenia tlenem krwi Garmin? A może powinieneś zapomnieć o użyciu smartwatch do pulsoksymetrii?
Co to jest nasycenie tlenu we krwi i dlaczego ma to znaczenie?
Nasycenie tlenu we krwi zyskało duże zainteresowanie podczas pandemii Covid-19. Wszyscy słyszeliśmy, że do pomiaru poziomu natlenionej krwi zastosowano pulsoksymetry. Jednym z krytycznych miejsc pracy krwi płynącej przez nasze żyły i tętnice jest Nosić tlen do naszego mózgu, mięśni i narządów.
Krótko mówiąc, serce popchnie nieoksygodzoną krew do płuc, gdzie tlen zostanie złapany przez hemoglobinę czerwonych krwinek. Więc Odczyt nasycenia tlenem krwi jest odsetkiem czerwonych krwinek, które będą natlenione i będą kontynuować podróż przez organizm, aby dostarczyć świeże cząsteczki tlenu i utrzymać nas przy życiu.
Im wyższy odsetek natlenionych komórek krwi, tym lepiej. Normalne poziomy są w zakresie 95-100%, Według Mayo Clinic. Istnieje wiele powodów, dla których SPO2 może spaść: choroby płuc, bezdech senny i oczywiście Covid. Jeśli chcesz dostać się do medycznych elementów nasycenia tlenem krwi, polecam przeczytanie tego doskonałego artykułu z Cleveland Clinic.
Mierzenie nasycenia tlenem jest pomocne, aby wiedzieć, czy twoje płuca mają się dobrze, jeśli cierpisz Bezdech senny i jest również przydatne podczas ćwiczeń. Mimo że spadek nasycenia tlenem jest normalny na początku sesji treningowej, ciało dostosuje się i zwiększy szybkość oddychania, aby mięśnie uzyskały poziom tlenu, którego potrzebują.
Jak mierzone jest nasycenie tlenu we krwi?
Poziomy tlenu we krwi są mierzone w ten sam sposób za pomocą urządzeń pulsowych wół palców lub pulsoksymetrów na bazie nadgarstka. W środowisku medycznym stosuje się pulsoksymetr do określenia poziomu nasycenia tlenu we krwi. Ten czujnik może być przymocowany do ucha lub czubka palca. Działa Świeci różne długości fali światła przez skórę, aby określić ilość tlenu we krwi.
Na przykład krew o odpowiednim poziomie tlenu będzie w stanie wchłonąć więcej światła podczerwieni (umożliwiając przejście większej ilości czerwonego światła). Mimo to krew o nieodpowiednim poziomie tlenu będzie w stanie wchłonąć więcej czerwonego światła (i pozwolić, aby światło podczerwieni przechodzi). W pulsoksymetrze czujnik tlenu we krwi może monitorować zmiany w odbijanej ilości światła. W skrócie, światło czerwone i podczerwieniowe i dokładne czujniki są niezbędne do pomiaru poziomu tlenu we krwi.
Które zegarki Garmin mają SPO2?
Nie wszystkie smartwatche Garmin i urządzenia fitness są wyposażone w puls wół. Garmin wprowadził teraz Osoksoksymeth w swoich urządzeniach, w tym Fenix 7, Fenix 6X, Fenix 5X, Vivoaction 4, Venue 2 Series, Forerunner 245/255/645/945/955 oraz nowo wprowadzony Vivosmart 5.
Biorąc pod uwagę, że nasycenie tlenu we krwi ma korzyści dla zdrowia i kondycji, ale także osób wspinających się w górzystych regionach, aby sprawdzić swoją aklimatyzację wysokości, uczciwie jest myśleć, że większość, jeśli nie wszystkie przybyte urządzenia Garmin, zawierają taką funkcję.
Kluczem do szerszego adopcji jest Upewnij się, że poziomy nasycenia tlenem krwi są zgodne z rzeczywistością.
Czy odczyty wołu pulsu garmina jest dokładne?

Urządzenia Garmin są nie urządzenia medyczne, I Nie zamierzają zastąpić pulsoksymetrów medycznych. Jednak to nie’t oznaczają, że nie należy na nich polegać. Po pierwsze, niech’S Sprawdź, jak przeczytać.
Jedną z głównych zalet Smartwatches Garmin jest to, że pomiary można ustawić w różnych zestawach czasowych: w nocy, przez cały dzień lub tylko na miejscu. Ciągłe pomiary poziomu tlenu we krwi są przyczyną pomocy w wykrywaniu bezdechu snu. Pamiętaj, że żadne z urządzeń Garmin nie jest uważane za urządzenia medyczne i że wyniki będą tylko pouczające i nie będą stanowić diagnostyki.
W przypadku kontroli punktowych wyniki będą dostępne na zegarku, a jeśli zdecydujesz się sprawdzić tlen krwi w nocy, będą one część wyników snu.
W kilku badaniach naukowych naukowcy starali się zdefiniować dokładność komercyjnych pulsoksymetrów na bazie nadgarstka. Zespół z Baylor University to znalazł “Z wyjątkiem odczytów pobranych na wysokości symulowanej 12 000 stóp, Garmin Fēnix® wykazuje Minimalne przeszacowanie SPO2 i minimalne niedoszacowanie HR podczas symulowanej ekspozycji na wysokość.”
Wszystko powinno się w porządku, cóż, nie do końca. Inny międzynarodowy i wieloośrodkowy zespół przeprowadził ten sam rodzaj analizy i znalazł inny wynik wskazujący, że ten sam Garmin Fēnix® 5x Plus “wykazał słabą ważność i nie można jej zalecić do monitorowania SPO2 na dużej wysokości.“
Kto powinniśmy wierzyć? Jest dokładnym pulsem garmin i jest pulsoksymetrem na bazie nadgarstka równoważnego zatwierdzonego urządzenia medycznego.
Aby przejść do sedna tego pytania, przeprowadziliśmy sami za pomocą Garmin Vivosmart 5 i a Garmin Forerunner 255 w porównaniu z medycznie zatwierdzonym komercyjnym pulsoksymetrem palca. Ponownie, Wyniki były zaskakujące i trochę niepokojące.
Podczas kontroli punktowej na poziomie tlenu we krwi, Odczyt prekursora wynosił 95%, gdy oxoksymetr stwierdził 99%. Wyniki Vivosmart 5 były jeszcze bardziej mylące. W jednym z testów Garmin Vivosmart i nasza ocena medyczna była w doskonałej zgodności: 98%. Ale kilka minut później odczyt Vivosmart 5 spadł 95%.
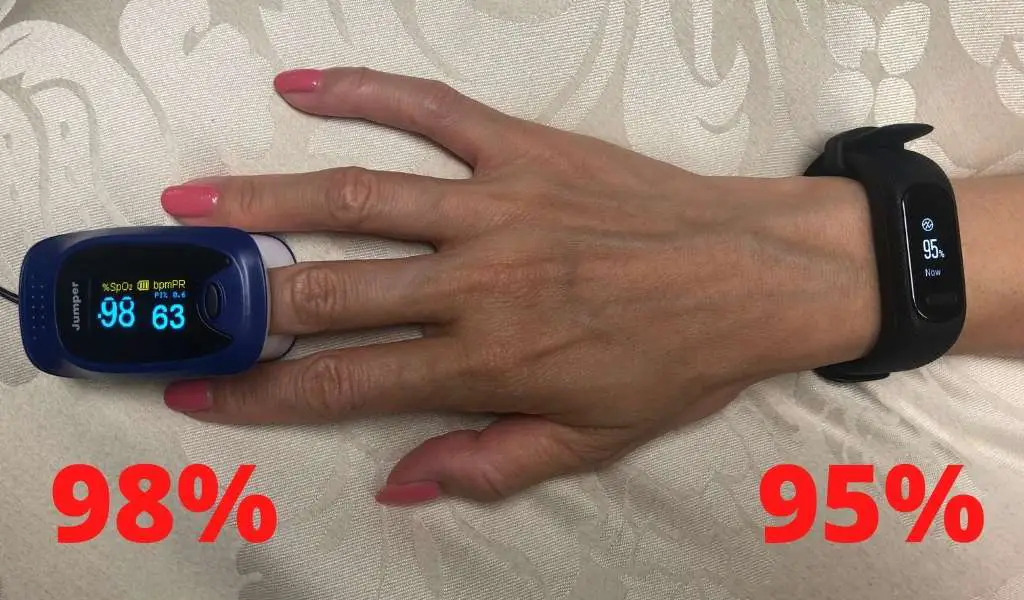
Więc jaki jest wniosek? Czy Garminy są dokładne, czy nie do pomiaru odsetka krwią utlenionej? Cóż, naszym zdaniem jest to Pulsoksymetr na bazie nadgarstka nigdy nie będzie tak dokładny i niezawodny jak dedykowane urządzenie pulsowe. Mimo to nie’t oznaczają, że nie mają wartości. Należy je ostrożnie obsługiwać, a wyniki potwierdzone urządzeniem medycznym w przypadku wątpliwości.
Jak mogę poprawić moje odczyty pulsoksymetru garmina?
Pomiar tlenu we krwi może być pod wpływem koloru skóry, Ale głównym czynnikiem jest Zapewnienie prawidłowego dopasowania urządzenia Garmin.
- czujnik musi być w kontakcie ze skórą w każdym momencie,
- Doskonałym sposobem sprawdzenia, czy urządzenie jest prawidłowe, jest poczucie skóra porusza się z zegarkiem,
- ramię powinien być na poziomie serca,
- to jest kluczowe, aby pozostać w bezruchu podczas gdy w toku są pomiary wołu pulsu,
- Skóra i czujnik muszą być czyste i zwolniony z wszelkich kremów przeciwsłonecznych, balsamów i środków odstraszających owady.
Owinąć?
Mierzenie poziomu tlenu we krwi za pomocą zegarku Garmin lub garmin fitness to a Świetna funkcja, ale uzyskanie dokładnych odczytów nie jest łatwe. Zawsze uważałem, że wyniki znajdują się po niskiej stronie spektrum, a ja systematycznie dodaję kilka procent do wyników. Nie jest idealny i ogranicza tę ważną funkcję’s użyteczność.
Z cierpliwością może być możliwe znalezienie idealnej szczelności i lokalizacji dla Garminów’ urządzenie zapewniające wyniki wół pulsu, które będą konsekwentnie dokładne. Jednak nieco mylące jest, aby nie być w stanie uzyskać wyników. Technologia szybko się rozwija. Witryna TechRadar niedawno poinformowała o tym Garmin złożył nowy patent na dokładniejszy i niezawodny czujnik nasycenia tlenem krwi. Nie możemy się doczekać, aby przetestować jego dokładność.


